Die Praxis für konservative und operative Orthopädie in Bochum
5 orthopädische Praxen in Bochum
An allen Standorten behandeln wir Berufsgenossenschaftsfälle.
Gemeinschaftspraxen & Privatpraxen
Unsere Leistungen
Wie wir Ihnen helfen können
Von der Diagnostik über die Therapie und Behandlung bis zu der nachfolgenden Beratung und Versorgung sind wir gerne für Sie da.
Zu unserem Leistungsportfolio gehören insbesondere:
Diagnostik
Für die erfolgreiche Behandlung eines orthopädischen Krankheitsbildes ist zunächst eine professionelle Diagnostik nötig.
Konservative Therapie
Wir bieten das gesamte Spektrum der konservativen Therapiemöglichkeiten und eine schonende Behandlung.
Operative Therapie
Unsere Operateure haben eine langjährige Expertise und sind auf die folgenden Eingriffe spezialisiert.
Beratung
Wir sind für Sie da, von der Planung des Eingriffs bis zur Organisation und dem Leisten der postoperativen Betreuung & Versorgung.
Neuigkeiten
Aktuelle Informationen

Wieder erfolgreiche Info-Veranstaltung der Praxis OrthoBo
Am 06.03.24 konnten interessierte Zuhörer alles rund um die Thematik des künstlichen Knie- und
Hüftgelenkes sowie der konservativen Schmerztherapie im Matthäushaus in Weitmar erfahren.

Infoveranstaltung Knie und Hüfte – Welche Behandlung macht Sinn? (06. September 23)
Das Knie und die Hüfte gehören zu den am häufigsten behandelten orthopädischen Krankheitsbildern. Diese Thematik nimmt deshalb OrthoBo – die Praxis für konservative und operative Orthopädie in Bochum – Anfang September zum Anlass für eine Informationsveranstaltung.

„Wichtig ist, dass Sport Spaß machen muss!“
Im Gespräch mit Dr. med. Matthias Heukamp und Dr. med. Markus Lepper von OrthoBo – Einerseits wird oft festgestellt, wie wichtig der Sport ist. Auf der anderen Seite berichten viele ehemalige Sportler davon, dass sie sich „die Knochen beim Fußball kaputt gemacht haben“. Wie ist ihre Einschätzung dazu?

„Gutes Training vermindert das Verletzungsrisiko“
Im Gespräch mit Dr. med. Matthias Heukamp und Dr. med. Markus Lepper von OrthoBo – Erfahrene Orthopäden haben sich zum Kompetenzzentrum OrthoBo zusammengeschlossen, das sich an fünf Standorten in der Stadt mit seiner Expertise und Behandlungsmöglichkeiten um jegliche Beschwerden im orthopädischen Kontext kümmert.
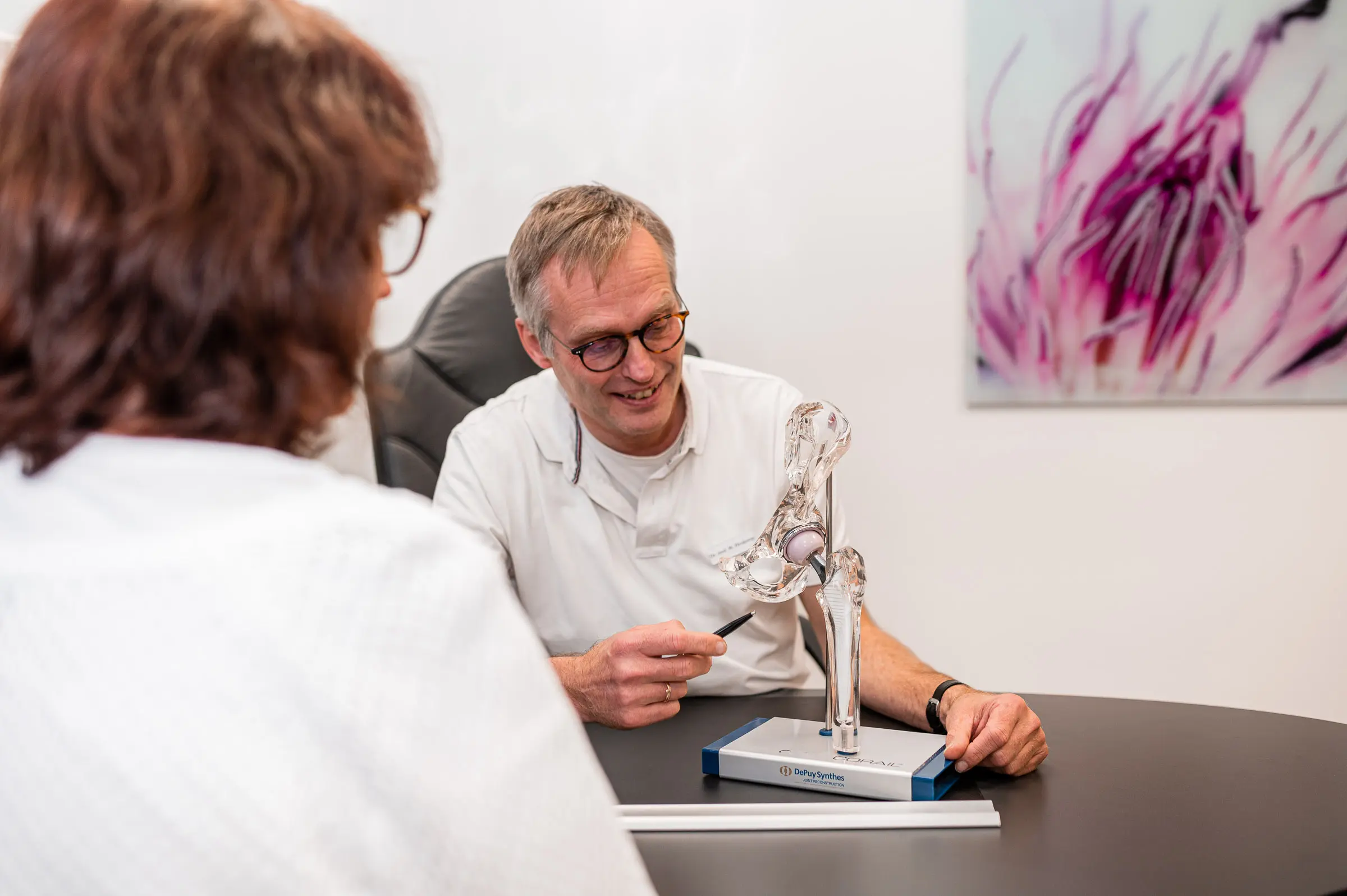
Infoveranstaltung Knie und Hüfte – Welche Behandlung macht Sinn? (01. März 23)
OrthoBo-Informationsveranstaltung am 1. März im Weitmarer Matthäus-Haus – Das Knie und die Hüfte gehören zu den am häufigsten behandelten orthopädischen Krankheitsbildern. Diese Thematik nimmt deshalb OrthoBo – die Praxis für konservative und operative Orthopädie in Bochum – Anfang März zum Anlass für eine Informationsveranstaltung. Unter der Überschrift „Das künstliche Knie- und Hüftgelenk“ möchten OrthoBo-Fachärzte …
Wir brauchen Verstärkung
Wir sind eine moderne orthopädische Gemeinschaftspraxis mit mehreren Standorten in Bochum. Ebenfalls führen wir an einigen Standorten separate Privatarztpraxen.
Zur Verstärkung unseres Praxisteams suchen wir ab sofort:
Folgt uns, um nichts zu verpassen.
Hier teilen wir regelmäßig Einblicke in unseren Praxis-Alltag.
